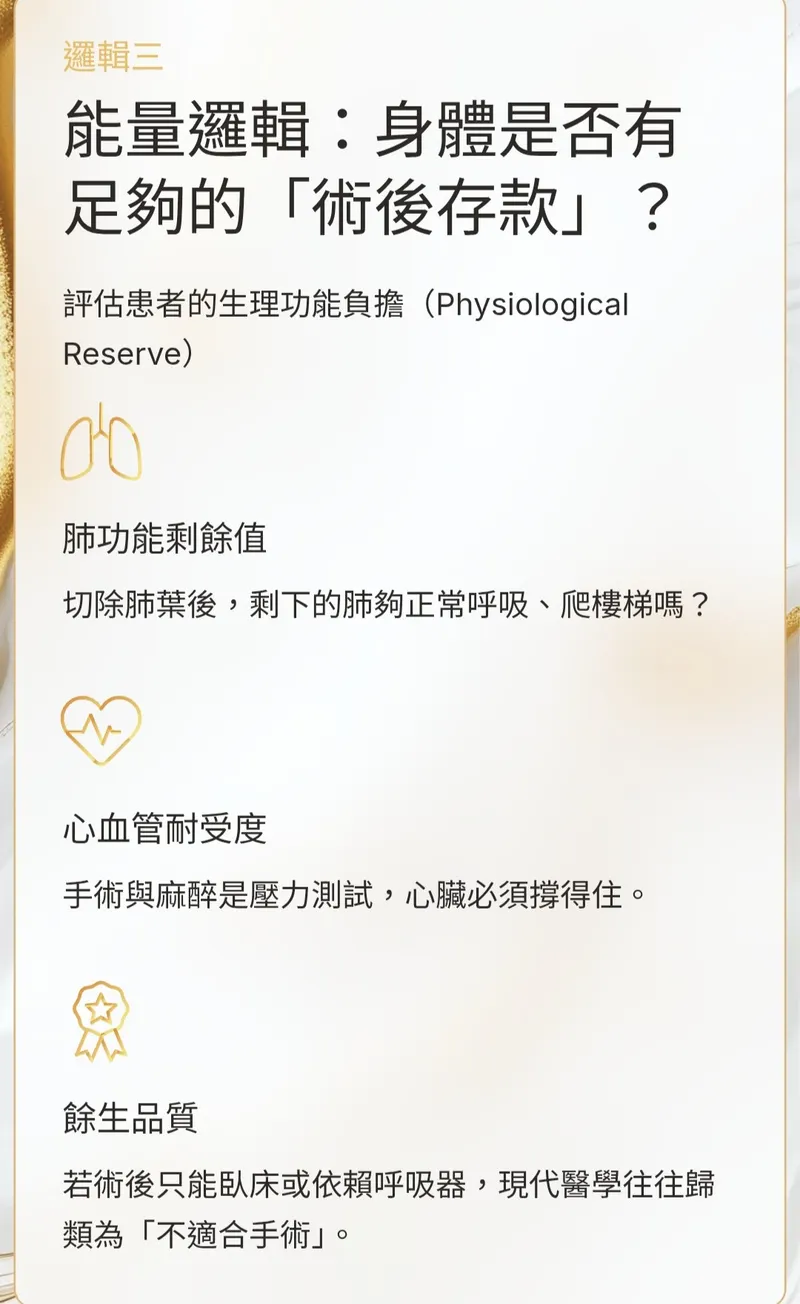
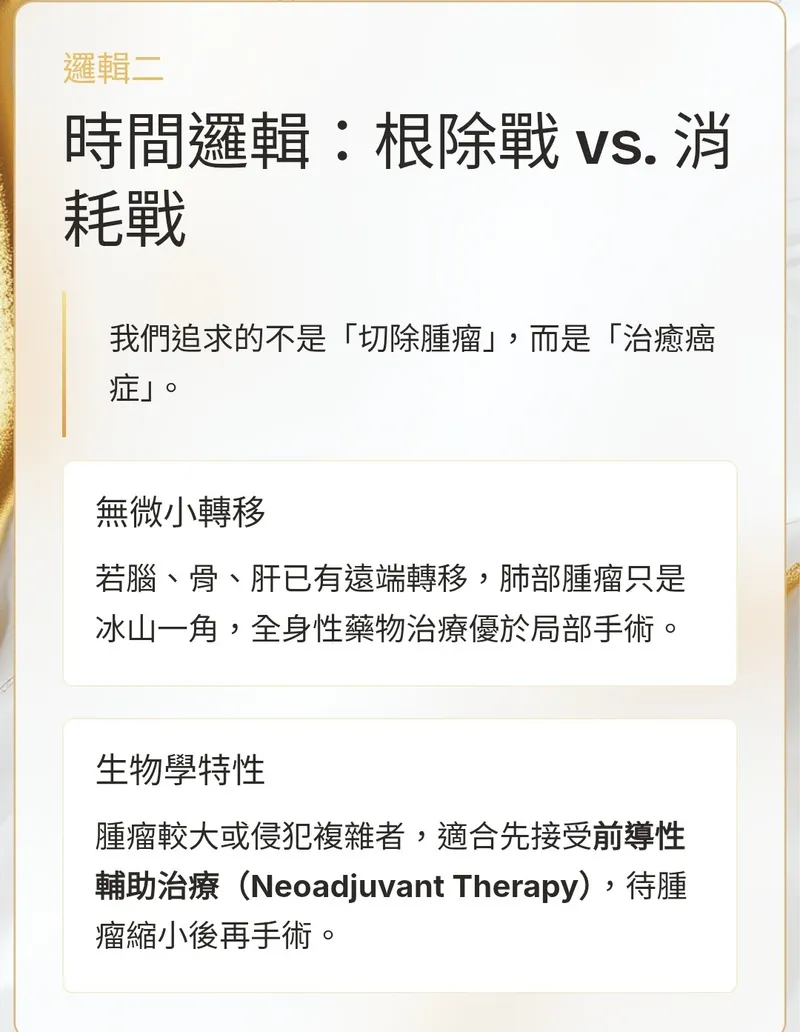
【 肺癌確診後,醫師如何判斷「能不能開刀治療」的關鍵? 】 在門診診間或是帶病房 肺癌病友與家屬最常問的一句話就是: 「醫師,這還能開刀嗎?」 過去,這似乎是一個是非題 但在精準醫療時代 這更像是一場精密的人體資源調度 能不能開刀,不只是看腫瘤的大小 更要看這場手術能否為患者換取「長期存活」與「生活品質」 以下我們來從醫療專業的角度 為您拆解定義「可切除肺癌」的三大核心邏輯 一、 #空間邏輯:#腫瘤與重要器官的_安全距離 第一步是評估解剖學上的可行性(Anatomical Resectability) 醫師會胸腔電腦斷層 Chest CT 或 #PET_CT 觀察: #侵犯範圍: 腫瘤是否吃進了大血管(如主動脈)、食道、心臟或氣管分叉處? #淋巴結狀態: 縱隔腔淋巴結(N2)是否已經大範圍融合? 是否已經擴散到患部對側的淋巴結 (N3) 如果腫瘤像藤蔓一樣纏繞重要器官 強行切除反而可能造成難以挽回的併發症 #技術邊界: 現代外科技術(如達文西機器手臂)提升了切除極限 但 #切得下來_不代表_切得乾淨 二、 #時間邏輯: 這是一場「根除戰」還是「消耗戰」? 這是最重要的高含金量邏輯—— 腫瘤學上的獲益(Oncological Benefit) 醫師觀點: #我們追求的不是_切除腫瘤_而是_治癒癌症 #無微小轉移: 如果影像顯示已有遠端器官(腦、骨、肝)轉移 這時肺部的腫瘤只是「冰山一角」 此時全身性藥物治療(標靶、免疫、化療)優於局部手術 #生物學特性: 有些腫瘤較大、侵犯的範圍較複雜 開刀不容易開乾淨 若要直接手術其實是有困難的 這類患者更適合先接受 #前導性輔助治療(#Neoadjuvant_Therapy) 待腫瘤縮小、情勢穩定後再手術切除 三、 #能量邏輯:身體是否有足夠的「術後存款」? #最後是評估患者的生理功能負擔(#Physiological_Reserve) #肺功能剩餘值: 切掉一片肺葉後,剩下的肺夠你爬樓梯、正常呼吸嗎? #心血管耐受度: 手術與麻醉是一場壓力測試,心臟必須撐得住 #餘生品質: 如果手術能移除病灶 卻讓患者餘生只能臥床或依賴呼吸器 這在現代醫學定義中 往往會被歸類為「不適合手術」 💡 現在的「#可切除(#Resectable)」定義已經從單純的影像判斷,演變為「#多專科團隊(#MDT)」的綜合考量 1. Stage I & II:絕對的手術主戰場 2. Stage IIIA:透過前導性免疫/化療 將原本「不可切除」轉化為「可切除」,爭取最高治癒率 肺癌的治療方針日新月異 「不能開刀」不代表「沒救」 而是醫療團隊為病人選擇了更精準、低傷害的戰場 如果您覺得這篇文章的邏輯對您有幫助 或能緩解身邊癌友的焦慮 請給我們一個「讚」並點擊「分享」! 讓正確的醫療知識走得比恐懼更遠 😊🙏 #林偉群醫師
【 肺癌確診後,醫師如何判斷「能不能開刀治療」的關鍵? 】 在門診診間或是帶病房 肺癌病友與家屬最常問的一句話就是: 「醫師,這還能開刀嗎?」 過去,這似乎是一個是非題 但在精準醫療時代 這更像是一場精密的人體資源調度 能不能開刀,不只是看腫瘤的大小 更要看這場手術能否為患者換取「長期存活」與「生活品質」 以下我們來從醫療專業的角度 為您拆解定義「可切除肺癌」的三大核心邏輯 一、 #空間邏輯:#腫瘤與重要器官的_安全距離 第一步是評估解剖學上的可行性(Anatomical Resectability) 醫師會胸腔電腦斷層 Chest CT 或 #PET_CT 觀察: #侵犯範圍: 腫瘤是否吃進了大血管(如主動脈)、食道、心臟或氣管分叉處? #淋巴結狀態: 縱隔腔淋巴結(N2)是否已經大範圍融合? 是否已經擴散到患部對側的淋巴結 (N3) 如果腫瘤像藤蔓一樣纏繞重要器官 強行切除反而可能造成難以挽回的併發症 #技術邊界: 現代外科技術(如達文西機器手臂)提升了切除極限 但 #切得下來_不代表_切得乾淨 二、 #時間邏輯: 這是一場「根除戰」還是「消耗戰」? 這是最重要的高含金量邏輯—— 腫瘤學上的獲益(Oncological Benefit) 醫師觀點: #我們追求的不是_切除腫瘤_而是_治癒癌症 #無微小轉移: 如果影像顯示已有遠端器官(腦、骨、肝)轉移 這時肺部的腫瘤只是「冰山一角」 此時全身性藥物治療(標靶、免疫、化療)優於局部手術 #生物學特性: 有些腫瘤較大、侵犯的範圍較複雜 開刀不容易開乾淨 若要直接手術其實是有困難的 這類患者更適合先接受 #前導性輔助治療(#Neoadjuvant_Therapy) 待腫瘤縮小、情勢穩定後再手術切除 三、 #能量邏輯:身體是否有足夠的「術後存款」? #最後是評估患者的生理功能負擔(#Physiological_Reserve) #肺功能剩餘值: 切掉一片肺葉後,剩下的肺夠你爬樓梯、正常呼吸嗎? #心血管耐受度: 手術與麻醉是一場壓力測試,心臟必須撐得住 #餘生品質: 如果手術能移除病灶 卻讓患者餘生只能臥床或依賴呼吸器 這在現代醫學定義中 往往會被歸類為「不適合手術」 💡 現在的「#可切除(#Resectable)」定義已經從單純的影像判斷,演變為「#多專科團隊(#MDT)」的綜合考量 1. Stage I & II:絕對的手術主戰場 2. Stage IIIA:透過前導性免疫/化療 將原本「不可切除」轉化為「可切除」,爭取最高治癒率 肺癌的治療方針日新月異 「不能開刀」不代表「沒救」 而是醫療團隊為病人選擇了更精準、低傷害的戰場 如果您覺得這篇文章的邏輯對您有幫助 或能緩解身邊癌友的焦慮 請給我們一個「讚」並點擊「分享」! 讓正確的醫療知識走得比恐懼更遠 😊🙏 #林偉群醫師