當救護車鳴笛疾駛,急診室的醫護人員已在準備迎接即將抵達的病人。在這個戰場上,病人進來的第一刻,我們就得迅速判斷:這是創傷急症還是內科急症?這個區分不只是名詞上的不同,而是影響救治策略、檢查順序與治療目標的核心決策。
在急診醫學中,我們最常面對兩大類型的急症——創傷急症(Trauma Emergencies) 和 內科急症(Medical Emergencies)。創傷急症多與外力傷害有關,如車禍、墜落、槍傷等,而內科急症則來自內因性疾病,如心肌梗塞、腦中風、呼吸衰竭、敗血症等。雖然這兩種情況在急診室中交錯發生,但它們的處理邏輯卻截然不同。
🚑 內科急症 vs. 創傷急症:核心區別
🔹 分類內科急症(Medical Emergency)/創傷急症(Trauma Emergency)
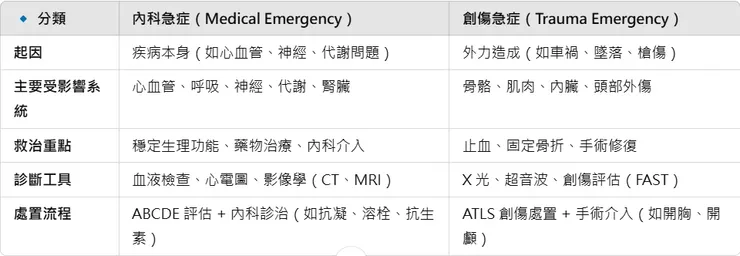
雖然這兩類急症的核心概念不同,但在急診現場,患者往往可能同時具有內科與創傷問題,例如:
- 創傷性心肌梗塞(如車禍後併發心肌梗塞)
- 顱內出血引發的心律不整
- 敗血性休克導致的跌倒與創傷
因此,急診醫師必須具備敏銳的判斷力,才能在短短的時間內確定哪個問題優先處理,如何快速分流患者。
⚡ 為何「72 小時」是關鍵?
對內科急症來說,發病後的 72 小時是決定病人生死的黃金時間。
這段時間內,醫師的處置將決定病人是成功穩定,還是病情惡化、甚至進入不可逆的器官衰竭。讓我們看看幾種常見內科急症的72 小時內重要時間點:
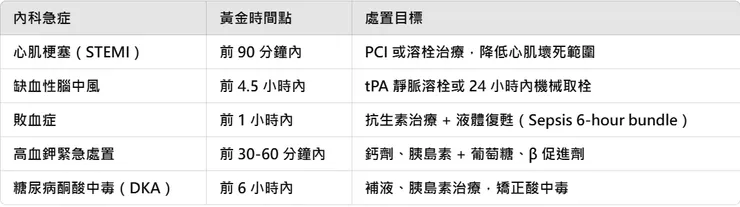
這些關鍵時間點決定了患者的生存機率,也影響了他們的預後與康復過程。因此,在急診室,每一秒的決策都至關重要!
🎯 急診醫師如何快速區分內科急症與創傷急症?
當病人被送進急診時,我們可以透過以下方法快速評估:
1️⃣ 簡單問診(AMPLE Mnemonic)
這是一個常見的急診評估框架,幫助醫師在短時間內收集最關鍵的病史。
- A(Allergies):是否有藥物過敏?
- M(Medications):是否正在服用抗凝劑(如 Warfarin)、降血壓藥?
- P(Past Medical History):有無心血管疾病、糖尿病、腎病史?
- L(Last Meal):最近一次進食時間(影響麻醉與手術評估)
- E(Events Leading Up to Illness/Injury):發病經過(突發 vs. 進展)
2️⃣ 身體檢查與初步評估(ABCDE)
急診醫師在第一時間要做的,就是進行快速的 ABCDE 評估:
- A(Airway) – 氣道是否暢通?是否需要插管?
- B(Breathing) – 是否有呼吸窘迫、喘鳴(wheezing)、SpO₂ 下降?
- C(Circulation) – 血壓、心律、膚色變化是否異常?
- D(Disability) – GCS 評估、意識狀態如何?
- E(Exposure) – 是否有隱藏的創傷?體溫是否異常?
3️⃣ 必要時輔助檢查
當無法單憑病史與理學檢查區分病因時,可以考慮:
- 心電圖(ECG) → STEMI、心律不整、心包填塞
- X 光 / CT / 超音波 → 評估肺炎、氣胸、內出血
- 血液檢查(ABG、電解質、血糖、乳酸) → 代謝異常、缺氧狀態
🛑 結語:第一步的判斷,決定了病人的生死
在急診室,區分內科急症與創傷急症是第一道防線,影響後續的檢查、治療與預後。
- 如果是創傷急症,我們會啟動ATLS(Advanced Trauma Life Support)流程,進行創傷復甦與手術介入。
- 如果是內科急症,則要立刻進行ABCDE 評估、早期診斷並啟動黃金治療時間內的必要處置。
這場急診戰鬥,從病人踏進醫院的第一分鐘就已經開始——決策的每一秒,都可能影響他們的生命! 🚑💉


















