【一個家庭從絕望到重生的轉折】
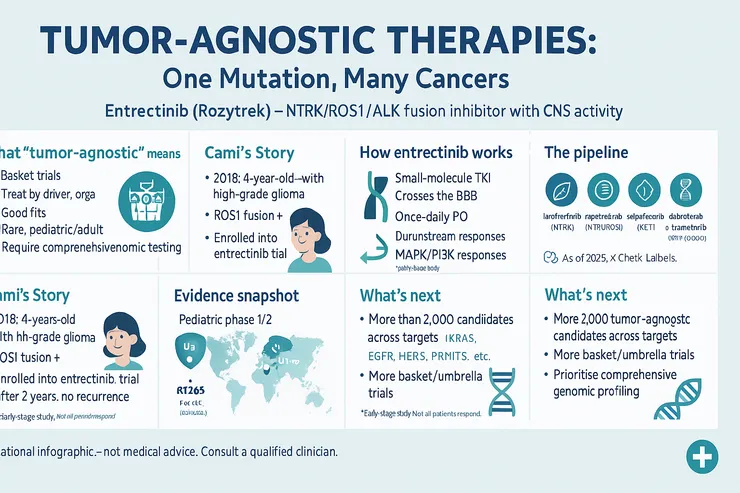
2018年,4歲的卡米・格林(Cami Green)突發長時間嘔吐與類癲癇症狀,MRI顯示腦內多處可疑腫瘤灶,被診斷為高惡性度腦膠質瘤,醫師保守估計僅剩3–6個月壽命。 面對兩難選擇:一是接受高強度放化療與手術;二是盡快完成腫瘤分子檢測、尋找可能的標靶方案。父母選擇「雙線併行」。 關鍵轉機出現於手術前三天——腫瘤帶有 ROS1 融合。卡米得以加入針對 NTRK/ROS1/ALK 融合 的口服小分子酪胺酸激酶抑制劑 恩曲替尼(entrectinib,Rozlytrek) 的兒童試驗。
【為何腦膠質瘤如此棘手?】
- 腦膠質瘤占惡性腦瘤約八成,具高異質性與浸潤性,即使手術亦難「乾淨切除」,復發率高。
- 血腦障壁是另一大關卡:多數藥物難以達到腦內有效濃度。能穿透並維持腦內活性的分子極少。
- 兒童高級別膠質瘤進展快且缺乏標準有效藥物,歷史上主要策略以手術+放療+化療為主,療效有限且副作用沉重。
【「不限癌種」的研發邏輯:從器官到標靶】
- 傳統臨床試驗以「癌種」設計(肺癌試肺癌藥、腸癌試腸癌藥);精準醫療興起後,研究者注意到 同一驅動突變 橫跨多種癌別。
- 「籃子試驗(basket trial)」應運而生:招募不同器官來源、但 同一分子異常 的患者,評估單一藥物對多癌別的效應。
- Entrectinib屬 NTRK/ROS1/ALK 三靶抑制劑,設計初衷即為「不限癌種」,並特別優化 中樞神經系統穿透 能力,處理腦原發與腦轉移。
【機轉速讀:為何「融合基因」是好標靶?】
融合基因 是兩段不同基因異常拼接,產生「持續開啟」的致癌訊號(如 NTRK、ROS1、ALK)。酪胺酸激酶抑制劑(TKI)可「卡住」這個開關,切斷下游增殖/存活訊號,使腫瘤縮小甚至消退。 在兒童腫瘤中,NTRK/ROS1/ALK 融合雖相對少見,卻更可能為 核心驅動突變,抑制後常見快速且深度的腫瘤反應。
【臨床關鍵證據:腦內藥效與反應深度】
兒童與青少年 1/2 期資料顯示:在攜帶 NTRK/ROS1/ALK 融合 的實體瘤與原發性中樞神經腫瘤中, 客觀緩解率(ORR)極高,並觀察到 完全緩解(CR) 個案。顱內活性是差異化關鍵:Entrectinib能維持腦內有效濃度,對 腦原發腫瘤與腦轉移 皆具臨床意義。
【卡米的療程與影像學轉變】
- 起始治療前:3個明確腫瘤灶+2個可疑區域。
- 治療3個月:3個腫瘤灶完全消失;2個可疑病灶穩定不變(醫師傾向非腫瘤)。
- 維持治療 2 年間:未見復發,回歸一般生活與學習。對一位被宣判「只剩數月」的幼齡患者而言,這是質與量兼得的逆轉。
【全球核准狀態與適應症範圍】
- 2019年 日本率先核准:NTRK 融合陽性晚期或復發實體瘤。
- 2019年 美國 FDA 加入「不限癌種」行列:NTRK 融合陽性成人與兒童實體瘤;同時核准 ROS1 融合 非小細胞肺癌(NSCLC)成人。
- 2023年 FDA 將 NTRK 適應症年齡下修至 滿 1 個月以上。
- 歐盟與中國亦先後核准 NTRK 融合適應症。
🔸註:ROS1 融合的中樞神經腫瘤 仍以臨床試驗為主;惟多項 2/3 期研究進行中,期待未來擴適應症。
【與同級藥物的關係與差異】
🔹同屬「不限癌種」的 NTRK 抑制劑 尚有 拉羅替尼(larotrectinib);此外 瑞普替尼(repotrectinib) 亦涵蓋 NTRK/ROS1。
🔹臨床選擇會考量: ◾腦內穿透力與顱內緩解率 ◾抗耐藥突變譜(第一/二代 TKI) ◾年齡層與劑量型式 ◾已核准癌別 vs. 試驗納入條件
【安全性與長期管理:家屬最在意的三件事】
- 常見不良反應:味覺改變、體重增加、疲倦、便秘、胃腸不適、頭暈、肝酵素上升等,多數可管理。
- 兒童用藥 需密切追蹤:成長發育、神經行為、學習適應;影像學與肝功能定期監測。
- 耐藥與後線策略:若因二次突變導致耐藥,可能需切換第二代抑制劑、合併其他治療或考慮臨床試驗。
【為何要做腫瘤分子檢測?】
若未檢測,將錯過「精準命中」的機會。對於 小兒少見腫瘤 或 成人難治腫瘤,廣泛分子檢測(含融合基因)尤為關鍵。抽血(液體活檢)可作為輔助,但 腦腫瘤以腫瘤組織或腦脊液 檢測較可靠;遇可疑影像且病理未定時,與多學科團隊(MDT)討論是最穩妥的途徑。
【不限癌種療法的版圖:現況與前沿】
近年 FDA 已陸續批准多款不限癌種療法:
- NTRK/ROS1/ALK:Entrectinib 、Ripretinib(涵蓋項目視適應症而異)
- NTRK:Larotrectinib
- RET:Selpercatinib(部分癌種不限)
- HER2:Trastuzumab deruxtecan(T‑DXd,針對高表現/突變特定情形)
- BRAF/MEK:Dabrafenib +Trametinib(針對 V600E 等特定突變)
研發熱點持續擴張:KRAS、EGFR、PRMT5、HER3 等新標靶與 分子膠、寡核苷酸、放射性偶聯藥物(RDC) 正推進中。這些療法共同的核心是:先找驅動突變,再配對藥物,而非先問「腫瘤長在何處」。
【給臨床與家屬的三個實用提醒】
- 及早分子分型:新診斷或復發的實體瘤(尤其是兒童/罕見腫瘤),儘早做 包含融合基因的廣譜檢測。
- 重視顱內活性:中樞神經系統病灶,優先考量具 血腦障壁穿透 之藥物與證據。
- 用足臨床試驗資源:若核准適應症尚未涵蓋,試驗常是通往前沿療法的最佳途徑。
【結語:從個案到趨勢,精準醫療正在改寫預後】
卡米的故事不是偶然,它體現了「以分子為中心」的腫瘤醫學如何重構治療邏輯:找到正確的開關,用對應的鑰匙。對許多曾被宣判「無解」的患者而言,「不限癌種」標靶藥把黑白結局染上了色彩——不一定保證治癒,卻切實把時間與生活品質拉長。 科學仍在前進,更多針對融合基因與耐藥機制的新藥、更多能穿越血腦障壁的分子,正在路上。希望,正在被證明。
---
參考資料:
1. 公司官網&公開資料