4️⃣🧠 半邊無力、說話不清:中風的黃金搶救時刻
「突然講話不清楚、臉歪了、手腳沒力」──這些不是老化的正常現象,而是極有可能是**腦中風(Stroke)**的早期徵兆!尤其在熟齡族,中風發生時越早辨識、越早治療,越能保命與保功能。

📌 中風是什麼?
中風,是腦部血液供應突然中斷所造成的損傷。分為兩大類:

無論是哪一種,搶救時間每延遲1分鐘,就可能有190萬個腦細胞死亡!
🚩 中風的三大典型症狀【FAST 原則】:
- F (Face):臉部歪斜,一邊嘴角下垂
- A (Arms):手臂無法同時舉高,一邊無力
- S (Speech):講話不清楚、含糊、詞不達意
- T (Time):立刻打119! 時間就是大腦!
🧠 熟齡者的「非典型」中風表現也要小心:
- 突然視線模糊、看不清楚
- 一側肢體感覺麻木,但不覺得痛
- 走路歪斜、腳軟站不穩
- 突然失語或搞不清楚方向
- 出現劇烈頭痛,合併嘔吐或意識改變
有時長輩會說「我好像哪裡不太對」,但說不清楚。這種「怪怪的感覺」千萬不要忽略!
🛑 不要做的錯誤判斷:
- ❌ 「他平常就講話比較慢」→ 突然變得更含糊才是關鍵!
- ❌ 「可能是血糖低、等等看」→ 有時糖正常,中風卻已發生!
- ❌ 「他手麻應該是壓到神經」→ 麻麻的也可能是中風前兆!
✅ 如何幫助醫師判斷:
記下「第一個異常出現的時間」非常重要!
因為這會決定是否能用溶栓治療(黃金3小時~最多4.5小時內)。
🧭 檢查方式你也可以做:
- 請長輩笑一下,看嘴角是否對稱
- 雙手平舉10秒,看是否有一邊慢慢下垂
- 說一句完整話,觀察是否流暢、正確
任何一項異常,都要立即送醫,千萬不要等。
💡 小提醒:
台灣每年有超過11萬人中風,熟齡者為高風險族群。
中風後遺症(如癱瘓、失語、吞嚥困難)會極大影響生活品質與照護負擔。 提早5分鐘送醫,可能換來幾十年行動自由。
5️⃣🩸 大量出血或瘀青擴散:血液正在發出警訊!
對熟齡族來說,「常瘀青」可能被誤認為是老化現象,但若出現不明原因的大面積瘀青、止不住的流血、或是尿血、便血、吐血,這些都可能是內部嚴重問題的表現。
📌 熟齡者容易出血的幾個常見原因:
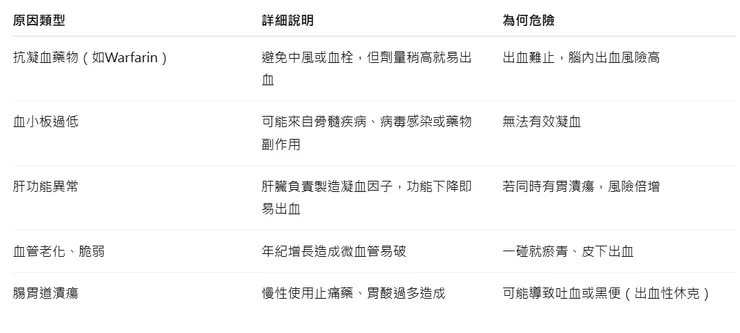
❗ 以下是需立刻送醫的出血表現:
- 吐血或吐出咖啡色液體(消化道出血)
- 解黑便或紅色便(腸胃道出血)
- 尿液明顯帶血(泌尿道出血或腫瘤)
- 刷牙或輕碰就流血不止
- 瘀青迅速擴大、遍佈四肢或軀幹
- 眼白出血、視力模糊
- 鼻血不止 10 分鐘以上
🧠 「一碰就瘀青」真的只是老化嗎?
有些瘀青是正常皮膚變薄所致,但若:
- 瘀青越來越頻繁或面積大
- 沒有碰撞卻出現瘀斑
- 合併有牙齦出血、月經過多、或貧血症狀
這時可能是凝血機制異常,必須抽血檢查血小板與凝血指數。
🛑 熟齡者常見的誤區:
- 「他吃抗凝血藥,瘀青正常」→ 是藥物,但瘀青不能頻繁或異常大
- 「老人本來就容易瘀青」→ 沒碰撞就瘀青,或瘀青沒退,要警覺
- 「鼻血止住了就好」→ 鼻血反覆發作,也可能是高血壓、血液病警訊
✅ 家中觀察建議:
- 每週幫長輩檢查身體是否有不明瘀青或出血點
- 若服用抗凝血藥,每3個月回診抽血追蹤INR指數
- 出現出血症狀時,拍照記錄給醫師參考
- 使用牙線或刷牙若流血,可請牙醫或內科醫師協助檢查
🆘 特別注意:服用以下藥物時,出血更需警覺
- 抗凝血劑(Warfarin、Apixaban、Rivaroxaban等)
- 抗血小板藥(Aspirin、Clopidogrel)
- NSAIDs 類止痛藥(Ibuprofen、Diclofenac)
- 抗癌藥物或免疫抑制劑
💡 快速記憶法:「瘀、鼻、牙、尿、便、吐」= 出血六警訊
只要你或家人有這六種出血部位異常,就該提高警覺,儘早就醫。
🩸【出血警訊觀察卡】Bleeding Warning Signs for Seniors

6️⃣🌡️ 發高燒合併畏寒、意識不清:感染警訊,可能是敗血症前兆
熟齡族發燒不只是「感冒」,尤其當體溫突然升高,伴隨畏寒(冷到發抖)與精神狀態變差、甚至意識不清時,很可能是身體正在對抗嚴重感染,甚至已進入敗血性休克的初期。
📌 熟齡族的發燒:症狀常常「不典型」
年輕人感染會明顯發高燒、喉嚨痛、咳嗽,但熟齡族:
- 體溫上升不一定超過38°C
- 發燒時可能主訴「我怪怪的」「沒精神」「頭有點昏」
- 畏寒反而是早期警訊:代表體內免疫系統正劇烈啟動
🧠 為什麼會突然意識不清?
感染造成的發炎反應會:
- 影響腦部功能 → 輕則注意力下降,重則昏迷
- 使血壓降低、供氧不足 → 導致意識模糊或嗜睡
- 干擾電解質平衡與代謝 → 表現出精神混亂、反應慢
這些情況在熟齡者尤為明顯,即使感染部位只是泌尿道、皮膚或肺部,也可能導致全身反應劇烈。
🚑 高危險徵兆(建議立即就醫):
- 體溫 >38.5°C 或 <36°C(異常低溫也危險)
- 畏寒到全身發抖,或無法保暖
- 意識模糊、不認得人、說話答非所問
- 血壓下降、心跳加快、呼吸變急促
- 無法進食喝水、持續嘔吐或腹瀉
🔬 常見原因(熟齡族常見感染源)

✅ 家人可以觀察的幾個項目:
- 測量體溫變化:連續觀察是否升高或忽高忽低
- 記錄意識狀態:是否變得嗜睡、不回應、不認人
- 觀察語言與行為:說話是否含糊、反應是否變慢
- 有無出現異常氣味(如尿騷味)或膿液分泌:提示可能感染源
📋 醫師最在意的四件事(就醫時提供最好):
- 發燒持續多久?有無量測記錄?
- 近期是否有傷口、導管、牙科或外科處置?
- 有無腹痛、咳嗽、尿痛、頻尿等部位症狀?
- 是否正在服用抑制免疫系統的藥物?
📣 小提醒:敗血症黃金搶救時間只有數小時
熟齡族發燒合併意識改變,往往是「看起來還好,但其實很危險」。敗血症死亡率高達30%以上,每延遲一小時治療,死亡率可能提高8%。
🧭 熟齡族容易忽略的「非典型」表現
- 有些長輩中風時並不會「一邊癱瘓」,而是「突然走不穩」
- 心肌梗塞不一定胸痛,而是「突然出大汗、全身無力」
- 敗血症不是每次都發燒,可能只是「突然精神差、叫不醒」
這些表現比典型症狀「安靜」,但危險性一樣高,千萬別忽略!
📋 實用口訣:「快‧喘‧痛‧昏‧變」就該送急診!
- 快:症狀突發變化(幾分鐘~幾小時內出現)
- 喘:呼吸困難、吸不到氣
- 痛:嚴重胸痛、腹痛、頭痛
- 昏:意識不清、叫不醒、眼神呆滯
- 變:行為突然改變、言語或動作異常
💬 小結
等,是很多人送急診前的第一選擇;
但「等一下」有時可能是致命差別。
如果你記不清所有症狀,記得只要出現突然、劇烈、無法解釋的變化,就值得就醫!
Sandwich-Care出書了喔!! <<0到60分鐘的生命接力:急救與急診的全程解析>>























