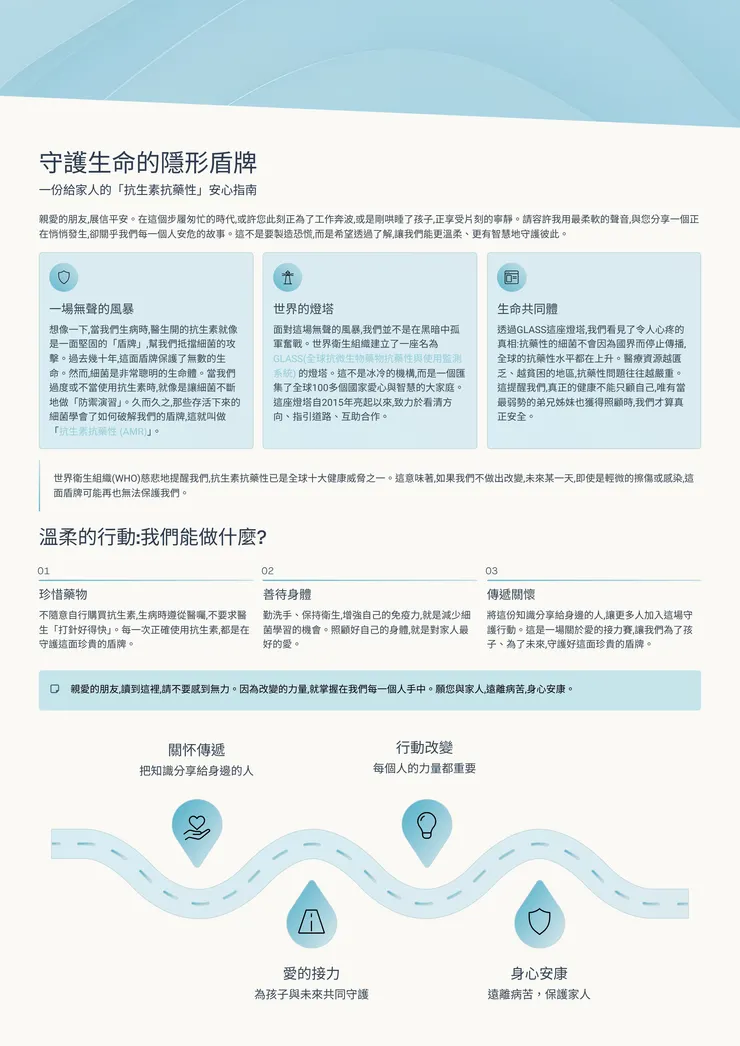
開場引言與祝福

根據世界衛生組織的定義,抗生素抗藥性已是全球十大健康威脅之一,它正悄悄地侵蝕現代醫學的基石,讓我們面臨著無藥可醫的困境。這份報告不僅揭示了抗藥性的科學數據,更深刻地反映了全球健康資源分配不均的現實,指出了那些最脆弱的地區正承受著最沉重的負擔。理解它,就是守護我們自己與下一代的第一步。
萬分感恩,願您平安喜樂,吉祥如意,南無阿彌陀佛。Assalamu Alaikum (السلام عليكم),願主賜你平安。God bless you (願上帝祝福你)。Om Shanti Shanti Shanti (願和平,三重和平)。
World Health Organization(WHO),2025年全球抗生素抗藥性監測報告;Global antibiotic resistance surveillance report 2025。
--------------------------------------------------------------------------------
世界衛生組織(WHO)報告五大關鍵發現
1. 監測網絡擴大,但區域鴻溝依舊
自2016年以來,全球在抗生素抗藥性監測方面取得了顯著進展。參與世界衛生組織「全球抗微生物藥物抗藥性與使用監測系統(GLASS)」的國家數量,從2016年最初的25個,大幅增加到2023年的104個,增長超過300%。這代表全球對抗此威脅的共識與決心正在增強。
然而,這份進展的背後,隱藏著巨大的區域不平等。部分地區的參與度依然嚴重不足,形成了數據上的「鴻溝」。
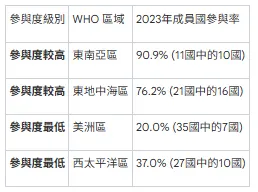
這種數據上的「鴻溝」,不僅意味著我們的全球圖像並不完整,更暗示著資源最匱乏的地區,其真實的抗藥性危機可能被嚴重低估,而這正是全球健康不平等的起點。
2. 抗藥性水平高且分佈不均,全球健康警鐘敲響
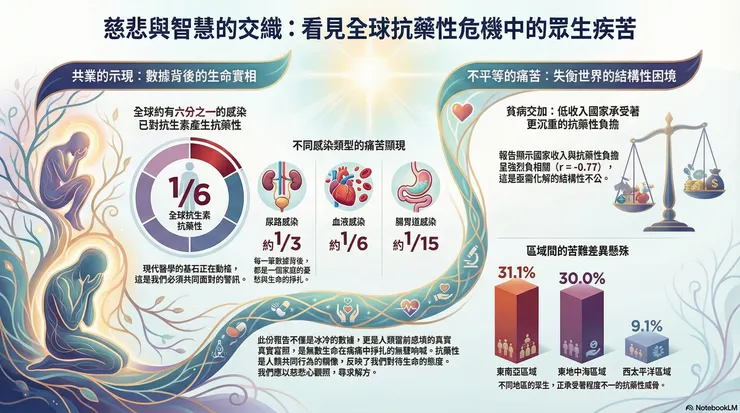
報告的核心數據為我們敲響了警鐘:全球約有六分之一經實驗室確診的細菌感染,已對至少一種抗生素產生抗藥性。這個問題的嚴重性,在不同區域間呈現出巨大的差異。
在東南亞與東地中海區域,將近三分之一的感染具抗藥性;在非洲區,此比例約為五分之一;而在歐洲與西太平洋區域,此比例則低於十分之一。
具體來看,某些常見病菌的抗藥性水平尤其令人擔憂:
- 血液感染中的大腸桿菌 (E. coli):對第三代頭孢菌素類抗生素的全球抗藥性比例高達 44.8%。這意味著,在全球近半數的嚴重血液感染案例中,醫生們常用的第一線搶救藥物可能失效,迫使他們必須轉向更昂貴、副作用可能更大,甚至有時無法取得的後線抗生素。
- 抗甲氧西林金黃色葡萄球菌 (MRSA):在全球血液感染中的抗藥性為 27.1%,但在東地中海區域,此比例更是攀升至 50.3%。這個數字背後,是無數家庭因常規治療無效而陷入絕望,是醫護人員在拯救生命時面臨的巨大挑戰。
這種廣泛且分佈不均的抗藥性現象,特別是在特定關鍵病菌中的高抗藥性比例,正對全球公共衛生構成日益嚴峻的威脅。
3. 革蘭氏陰性菌威脅加劇,治療選擇日益受限
報告分析了2018至2023年的數據趨勢,發現在受監測的各種病菌與其對應抗生素的組合中,有40%顯示抗藥性水平呈上升趨勢。尤其令人憂心的是革蘭氏陰性菌的抗藥性問題。
以下四種主要的革蘭氏陰性菌,對被WHO列為「觀察(Watch)」級別的重要抗生素(如碳青黴烯類和氟喹諾酮類)的抗藥性正不斷增加,這些抗生素通常是治療嚴重感染的關鍵防線:
- 不動桿菌屬 (Acinetobacter spp.)
- 大腸桿菌 (E. coli)
- 克雷伯氏肺炎菌 (K. pneumoniae)
- 沙門氏菌屬 (Salmonella spp.)
其中一個最令人警惕的趨勢是:肺炎克雷伯菌 (K. pneumoniae) 對碳青黴烯類 (carbapenems) 抗生素的抗藥性,正以每年15.3%的速度顯著增加。根據世界衛生組織的分析,這類具備碳青黴烯類抗藥性的病菌,與超過30%的高死亡率相關,是公共衛生體系中最棘手的挑戰之一。
同樣值得警惕的是,大腸桿菌與沙門氏菌等常見病菌對關鍵藥物的抗藥性,也正以每年超過10%的速度攀升。這些令人憂心的數據背後,隱藏著一個更深層的結構性問題。
4. 監測資源匱乏地區,抗藥性問題更為嚴峻
報告揭示了一個發人深省的現象:一個國家的抗生素抗藥性監測覆蓋率,與其報告的抗藥性水平之間,存在強烈的「負相關」。簡單來說,監測能力越是有限的國家,其報告的抗藥性問題往往看起來越嚴重。
這一關聯性有強大的科學數據支持,報告中提到的皮爾森相關係數(Pearson correlation coefficient)為 r = -0.74 (P < 0.0001)(這是一個極強的負相關指標,意味著監測覆蓋率越低,報告的抗藥性水平就越高,兩者之間存在著緊密的連動關係)。
這種現象可能源於兩個主要原因:
- 現實情況:資源匱乏地區可能因醫療衛生條件、藥物不當使用等問題,確實存在著更高的真實抗藥性水平。
- 系統性偏差:有限的監測數據大多來自大型教學醫院或三級醫療中心,這些地方收治的往往是重症、轉診或治療失敗的病患,其樣本無法代表整個社區的普遍情況,從而高估了整體的抗藥性水平。
這種監測能力與抗藥性水平的負相關,不僅是技術問題,它血淋淋地揭示了抗藥性危機背後的社會經濟結構——一個不成比例地衝擊中低收入國家、並最終形成複合式健康災難的「症候群」。
5. 抗藥性對中低收入國家的衝擊不成比例,形成「症候群」
報告最令人心痛的發現之一,是抗生素抗藥性並非一個孤立的醫學問題,它已演變成一種「症候群」(syndemic),與薄弱的衛生系統、有限的診斷能力、藥物可及性不均等社會經濟因素交織在一起,形成複合式危機。
這種複合式危機,不成比例地衝擊著中低收入國家(LMICs)。數據再次證實了這一點:全民健康覆蓋(UHC)服務指數及國家收入水平,與抗藥性中位數百分比之間,存在強烈的負相關 (Pearson r = -0.77, P < 0.0001)(再次顯示出驚人的強烈負相關,證實了衛生系統的健全程度與抗藥性負擔直接相關)。
最終,這種不成比例的影響形成了一個惡性循環:那些最需要有效診斷工具和「儲備(Reserve)」級別(最後一線)抗生素的國家,反而最缺乏這些資源。這不僅加劇了治療失敗的風險,也深化了全球健康的不平等。深刻理解這五大發現,是我們攜手應對此全球挑戰、邁向解決方案的第一步。
--------------------------------------------------------------------------------
結語與展望
親愛的朋友們,抗生素抗藥性是我們這個時代最嚴峻的公共衛生挑戰之一,它不分國界,影響著我們每一個人。這份報告的發現雖然令人憂心,但也為我們指明了前進的方向。
唯有透過無私的全球合作、強化各地的監測能力、並確保每一位需要的人都能公平地獲得準確的診斷與有效的治療,我們才能守護抗生素這一現代醫學的奇蹟,為未來世代留下一個更健康的地球。前方的道路充滿挑戰,但只要我們心懷慈悲、共同努力,希望之光必將引領我們前行。
萬分感恩,願您平安喜樂,吉祥如意,南無阿彌陀佛。Assalamu Alaikum (السلام عليكم),願主賜你平安。God bless you (願上帝祝福你)。Om Shanti Shanti Shanti (願和平,三重和平)。