減重藥物推陳出新,目前有適應症的藥物包含治療少數因遺傳綜合症引發的肥胖(syndromic obesity)與大宗的一般性肥胖症(non-syndromic obesity)。
前者的藥物如:
1.Setmelanotide: 治療由 MC4R 基因突變或其他參與調節食慾的基因
2.Metreleptin: 一種類似瘦素的藥物,用於替代治療先天和後天性全身性脂肪萎縮症患者的瘦素缺乏情況
後者則有如:
1.Phentermine/Topiramate的組合(約可減10%體重)
2.Naltrexone/Bupropion的組合(約可減5-7%體重)
3.Orlistat(約可減7%體重)
4.Incretins(腸泌素)
其中腸泌素在近年來如火如荼的發展,主要是因為它的減重效果較好。腸泌素是身體天然的腸道賀爾蒙,常見的成分包含 Glucagon-like peptide-1 receptor agonists (GLP-1 RA)以及Glucose dependent insulinotropic peptide(GIP)。另外Glucagon(升糖素)有促進能量消耗跟抑制食慾的效果,因此也被運用在新的藥物研究中。
這些藥物包括:
1.Liraglutide (Saxenda, 膳纖達): 每日皮下注射的類升糖素胜肽-1受體促效劑(GLP-1),中長期使用約可減10%體重
2.Semaglutide (Wegovy, 週纖達): 每周皮下注射的GLP-1,中長期使用約可減10-15%以上體重
3.Tirzepatide (Zepbound): 雙重腸泌素(Dual GIP/GLP-1 RA),每周皮下注射的GLP-1,中長期使用約可減10-15%以上體重
4.Survodutide(開發中): 新型雙重腸泌素(Dual GLP-1/glucagon receptor agonist),每周皮下注射4.8mg,中長期約可減14.9%體重
5.Retatrutide(開發中): 新型三重腸泌素(GIP, GLP-1, and glucagon receptors),每周皮下注射8mg,中長期約可減24.2%體重(phase-II trial)。
從早期的單方腸泌素到新型的三重腸泌素(嚴格講應該是雙重腸泌素加上升糖素),減重效果也有顯著提升(猶如電信的1G走到3G的升級感)。
GLP-1、GIP、Glucagon在體重、血糖、食物攝取和能量消耗方面展現出有益的協同效應,因此成為糖尿病和肥胖治療中目前最具發展性的領域。然而,這些藥物對於身體組成(特別是瘦體組織,FFM)方面的長期影響化尚不清楚。下圖可見不同減重方式對瘦體組織帶來的變化,儘管飲食(藍色)、減重手術(紫色)及腸泌素(綠色)三組的斜率差不多,但仍可以看到腸泌素似乎會有較多的瘦體組織損失的趨勢。
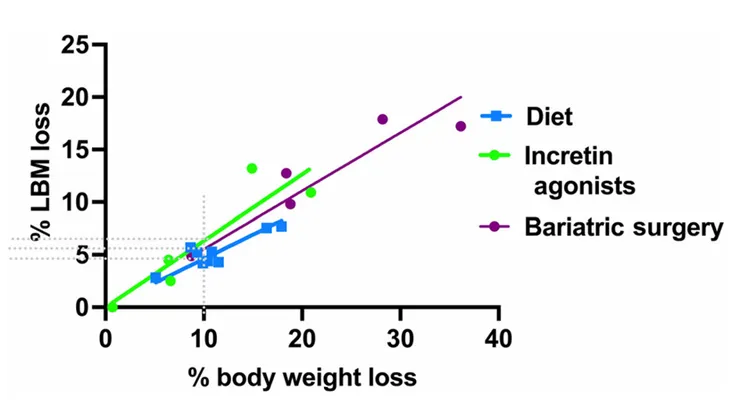
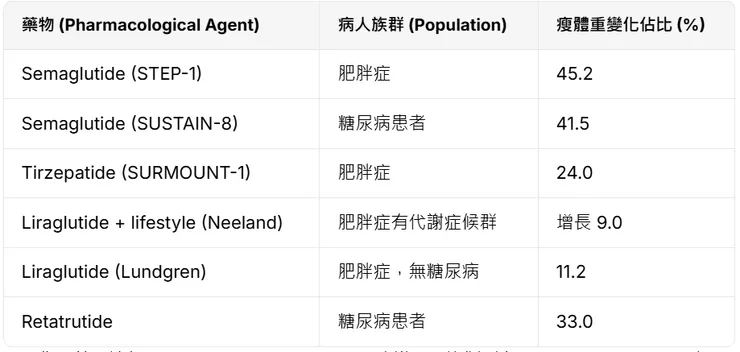
各種腸泌素在研究中對瘦體組織的影響整理如下表,其中Semaglutide的研究顯示瘦體組織減去的比重是最高的,反觀減重效果略勝的Tirzepatide減掉的瘦體組織是較少的。當然這類研究異質性高,未來若有head to head的研究會更有參考性。
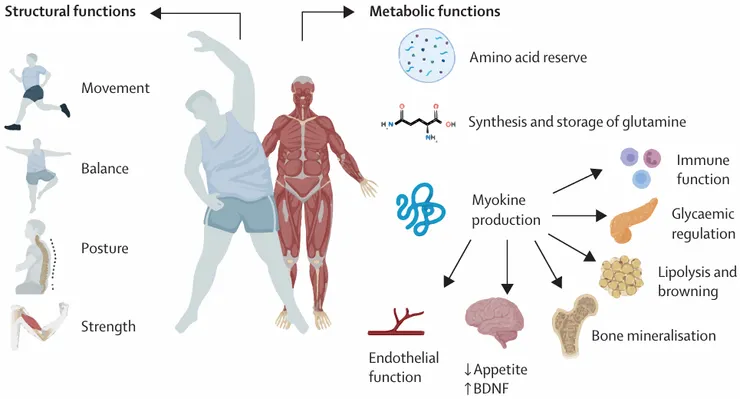
瘦體組織中最讓人在意的莫過於肌肉組織,因為肌肉除了跟體能、肌力有關外,還跟各種內分泌代謝(如血糖、血脂)、骨骼健康及免疫力功能有關。所以肌肉質量過少對健康的影響是很巨大的,這包含免疫力下降、更容易感染、更容易有心血管疾病也更加速邁向失能的狀態。正常人肌肉從40歲開始每年就會以0.8%的速度下降,而減重時的減少隨便都是10幾%以上,這驚人速度讓人不得不正視這樣的問題。
不過也有人提出減重時雖然肌肉總質量下降,但肌肉的品質會變好。這是因為肥胖時的肌肉也有脂肪浸潤的問題(myosteatosis),而減重可以改善這個情形。從代謝減重手術的研究來看,減重後的肌肉質量減少的確不必然會影響肌肉的力量。不過這方面的腸泌素研究很少,所以還需要再觀察未來進展。
正因為腸泌素有減肌的憂慮,目前也有一些對策可因應,包括飲食及運動的策略,甚至也已經有藥廠在研發減重期間可以"減少掉肌肉"的藥物,後者跟複雜的MAFI axis有關,之後再來談。
Ref:
PMID: 39481534
PMID: 38937282
PMID: 39265590






















